病院の勤怠管理はなぜ複雑?就業管理システムで解決できる課題とは【働き方改革で何が変わった?】
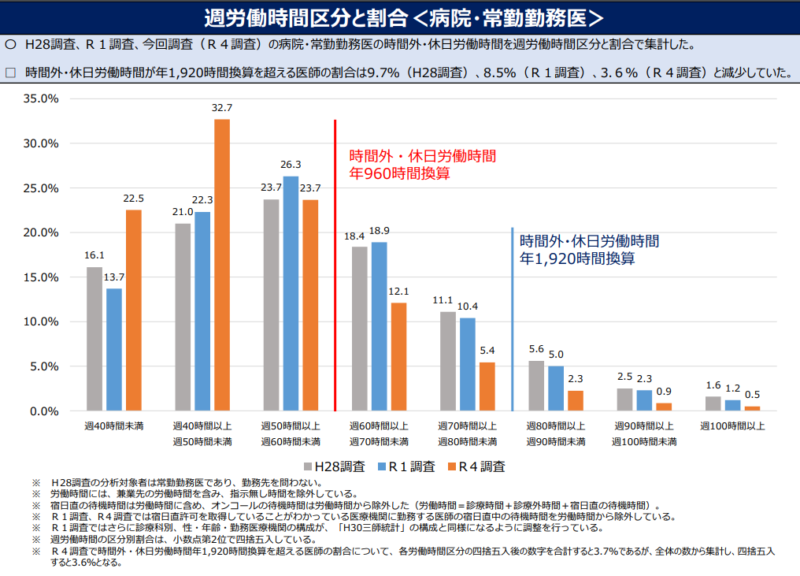
医師の働き方改革をきっかけに、病院の勤怠管理は大きな転換期を迎えています。 時間外労働の上限規制や健康確保措置が適用される一方で、医師の勤務実態は把握しづらいのが現状です。 通常勤務に加え、突発的な呼び出しやシフト変更、研修・学会といった自己研鑽時間も多いため、 従来の勤怠管理では法令対応が難しくなっています。 本記事では、働き方改革で変わったポイントを解説したうえで、「病院の勤怠管理がなぜ難しいのか」を整理しました。 課題解決のアプローチを探している方に向けて、体制構築のフローや就業管理システムの活用事例もご紹介します。 ■医師の働き方改革とは? 病院に求められること 医師の働き方改革は、医師の長時間労働や就業管理を是正し、持続可能な医療提供体制を構築するための制度改革です。 2019年に改正された労働基準法(働き方改革)に基づき、2024年4月1日からは医療現場にも「時間外労働の上限規制」と「健康確保措置」が適用されました。 時間外労働の上限規制とは? 36協定を結んだ場合でも、「これ以上は残業させてはいけない時間数」を定めたルールです。2019年4月から施行されましたが、一部の業種(医師を含む)は5年間の猶予期間が設けられました。 健康確保措置とは? 医師の健康を守るために、面接指導などを義務づけたルールです。連続勤務時間や勤務間インターバルの規制などにより、十分な休息時間を確保することも義務づけられました。 参考:厚生労働省「時間外労働の上限規制 わかりやすい解説」 参考:厚生労働省「長時間労働医師への健康確保措置に関するマニュアル(改訂版)」 特に大きな変更点は、時間外労働に上限が設けられたことです。 医師の時間外労働は年960時間が基本上限となり、これを超える場合は医療機関勤務環境評価センターによる第三者評価を受けたうえで、特例水準として認められる必要があります。 変形労働時間制も例外ではないため、各医療機関は勤怠管理体制や就業規則などを見直し、労働時間をより正確に把握しなければなりません。実際の対応手順については、厚生労働省の手続きガイドでフローチャートが紹介されています。 参考:厚生労働省「医師の働き方改革 手続きガイド」 ●制度改正の背景 働き方改革が推進される背景には、常態化していた医師の長時間労働や、十分な就業管理が行われてこなかった実態があります。 厚生労働省の調査「医師の勤務実態について」によると、約2割の病院・常勤勤務医は、 2022年の時間外・休日労働が年960時間換算を超えています。 2019年からはやや改善傾向にあるものの、労働時間が週40時間以上の医師は77.6%にも上りました。 引用:厚生労働省「医師の勤務実態について」 また、客観的な就業管理を行っていない医療機関や、36協定を締結していないケースが存在していたことも深刻な課題です。 患者への病状説明やカルテ作成など、多くの業務が医師に集中していたことで、長時間労働と就業管理の是正が難しい状況にありました。 このような状況下では、医療の質・安全を維持することも難しくなるため、「医師の働き方改革」が制度化されることになったのです。 ■勤怠管理にかかわる「時間外労働の上限規制」の詳細 医師の働き方改革の中でも、病院の勤怠管理に大きく関わるものが「時間外労働の上限規制」です。 前提として、労働基準法の基準を超えて医師を働かせる場合、医療機関には36協定の締結・届出が求められます。 改正以前から原則の労働時間は「1日8時間および週40時間」でしたが、36協定の特別条項を満たすことにより、実質的には上限なしの時間外労働が可能でした。 この時間外労働に上限を設けたのが、今回の法改正です。ひとり一人の医師を以下の水準に分類し、 各水準に応じた上限時間を遵守することが義務化されました。 <適用される5つの水準> A水準:ほかの水準に該当せず、診療に従事するすべての医師。 連携B水準:地域医療の確保のため、副業・兼業として派遣される医師。 B水準:地域医療の確保のため、自院内で長時間労働をする医師。 C-1水準:技能向上を目的にする臨床研修医や、専攻医研修を受ける医師。 C-2水準:専攻医を卒業し、高度な技能習得のために長時間労働をする医師。 原則的なA水準の上限は、時間外・休日労働を合わせて年960時間です。 それ以外の水準は「特例水準」として扱われ、年1,860時間の時間外・休日労働が可能になる代わりに、「勤務間インターバルの確保」と「代償休息」が義務化されます。 ※複数の医療機関に勤務している場合、労働時間は全勤務先の通算になります。 ※時間外・休日労働の上限時間については、必要最小限に留める必要があります。 ※月100時間未満の上限も設けられています(面接指導の実施による例外あり)。 ※特例水準の適用を受けるには、医師労働時間短縮計画を提出したうえで、都道府県から「特定労務管理対象機関」の認定を受けることが必要です。 引用:厚生労働省「医師の働き方改革 ~患者さんと医師の未来のために~」 なお、本規制の対象に含まれるのは、診療を行っている勤務医や産業医(以下、特定医師)です。 獣医師や歯科医師、血液センターの勤務医など、通常業務として診療を行わない医師には、一般労働者と同じ上限規制が適用されます。 ●病院と一般企業の違い 一般企業における時間外労働の上限は、原則として年720時間以内です。 医療機関に比べると上限が低く、「月45時間の労働を超えることができるのは年6ヵ月まで」など、別のルールも設けられています。 比較項目 医療機関(医師) 一般企業 法定労働時間 1日8時間、週40時間 原則の時間外労働上限 年960時間(A水準) 年720時間 特定時の時間外労働上限 年1,860時間(特例水準) 年960時間(特別条項) 月100時間未満の遵守 原則として必須(例外あり) 必須 月45時間超の制限(時間外労働) 水準ごとに管理 年6ヵ月まで 医療機関の時間外労働上限が長く設定されている理由は、地域での医療体制を確保するためです。 一方で、2035年度末には特例水準を廃止し、全医師をA水準に移行することが目標とされているため、各医療機関には計画的な体制整備が求められます。 ■病院の勤怠管理はなぜ複雑? 現場が抱える5つの課題 医師の働き方改革に対応しようにも、多くの医療機関は次のような課題を抱えています。 1.多職種・多様な勤務形態が混在している 2.突発的な呼び出しやシフト変更が多い 3.医師本人が勤怠管理をしないケースが多い 4.研修などの自己研鑽時間が曖昧になりやすい 5.複数のルールを同時に遵守しなければならない 簡潔にまとめると、大規模な病院ほど正確な労働時間の把握が難しく、従来の勤怠管理(紙やExcelなど)では対応しきれないケースが増えています。 2035年度末に向けて十分な体制を築くために、以下で具体的な課題を確認していきましょう。 ●1. 多職種・多様な勤務形態が混在している 時間外労働が上限時間を超えないようにコントロールするには、残業を含む労働時間をリアルタイムに把握することが必要です。 しかし、医療機関には多職種・多様な勤務形態が混在しているため、ひとり一人の労働時間を把握することが容易ではありません。 特に大規模な病院では、医師や看護師のほか、放射線技師、臨床検査技師、事務職員なども働いています。 さらに業務内容が多岐にわたることから(外来や救急対応など)、固定シフトでの対応が難しいケースも多く、勤怠管理が複雑化しやすい状況にあります。 ●2. 突発的な呼び出しやシフト変更が多い 当直やオンコール対応などの突発的な呼び出しや、急なシフト変更が多いことも病院の特徴です。 よくある看護勤務管理システムなどで勤務表を作成しても、小刻みな労働時間まで正確に把握できる仕組みがないと、打刻と勤務実態にズレが生じてしまいます。 特に手術のような緊急性が求められるシーンでは、医師自身による打刻(タイムカードなど)が難しいこともあります。 事後申告という方法も考えられますが、1分単位での労働時間管理が求められる現在では、実用的とは言い難いのが実情です。 ●3. 医師本人が勤怠管理をしないケースが多い そもそも、医師本人が自ら勤怠管理をするケースは多くありません。 多くの病院では、事後の自己申告や業務日誌をもとにした時間管理などが常態化しています。 1分単位で労働時間を管理するためには、負担のかからない形で医師本人がスムーズに打刻できる仕組みが必要です。 事務職員による代理入力もひとつの手段ですが、その場合も正しい労働時間を計測できるシステムが欠かせません。 ●4. 研修などの自己研鑽時間が曖昧になりやすい 自己研鑽時間(研修や学会など)の扱いは、多くの病院が判断に迷いやすいポイントです。 厚生労働省の資料によると、医師の労働時間は次のように定義されています。 労働時間に該当するか否かは、就業規則等の定めのいかんによらず、 労働者の行為が使用者の指揮命令下に置かれたものと評価することができるか否かにより客観的に定まるものであり、また、個別具体的に判断されるものである。 引用:厚生労働省「医師の研鑽と労働時間に関する考え方について」 自己研鑽時間が労働時間に含まれないのは、原則として本来業務との関連性がなく、かつ上司からの指示・黙示がなかった場合に限られます。 ただし、研究や学業が業務の一環とみなされるケースもあるため(大学病院の勤務医など)、個別具体的に判断が欠かせません。 就業規則でのルール化も難しいことから、自己研鑽にかかわる勤怠管理は複雑化しやすい特徴があります。 ●5. 複数のルールを同時に遵守しなければならない 病院が守るべきルールは、時間外労働の上限規制だけではありません。 働き方改革関連制度に加え、医師法や医療法、労働基準法も同時に遵守する必要があります。 特例水準の適用を目指す場合は、前述の健康確保措置まで意識しなければなりません。 また、今回の働き方改革のように、新しい法令や改正への対応も必要です。 実際に2023年4月からは、月60時間を超える時間外労働の割増賃金率が、一律50%以上に引き上げられました。 参考:厚生労働省「令和5年4月1日から「中小企業の月60時間を超える時間外労働の割増賃金率が50%以上」に引き上げられます。」 制度の仕組みが変わると、シフトや様式9の作成方法、給与計算のフローなどを調整する必要があります。 ■病院に求められる勤怠管理フローと事例 医師の働き方改革に対応するためには、病院特有の課題を解決できる仕組みづくりが必須です。 実際には以下のようなフローで、勤怠管理を根本から見直す必要があります。 <勤怠管理を見直すフローの例> 1.ルールの明確化(労働時間の範囲をルール化、院内への周知など) 2.給与制度の見直し(最新の法令に則った給与体系への変更、就業規則への反映など) 3.労働時間の管理(導入するシステムの選定など) 4.業務分担の見直し(システムに合わせた業務の振り分け、医師の業務を分散など) 手作業での体制構築には、大きな手間や属人化のリスクが伴います。 そのため、就業管理システム(勤怠管理システム)の活用が現実的な手段になりますが、「何を目的に導入するか」や「システムをどう活用するか」は明確にしなければなりません。 ここからは厚生労働省の事例を参考に、就業管理システムの導入例・活用例をご紹介します。 ●事例1.労働時間を規定化し、打刻データから勤務間インターバルまで把握 全職員を対象に、変形労働時間制にも対応した就業管理システムの導入事例です。 もともと医師は管理対象外でしたが、業務内容を整理したうえで「労働時間に該当するもの」「該当しないもの」を明確化し、在院時間をICカードで把握できる仕組みを構築しました。 ICカードの打刻データをもとに、各医師の勤務間インターバルを可視化している点も特徴です。 打刻率などの課題は残されていますが、任意の産業医面談を実施するなど、健康確保措置にも対応可能な体制を整えました。 参考:厚生労働省「事例集」 ●事例2.データに基づいた打刻機の設置で、ICカードの打刻率をアップ 手書きの出勤簿から、ICカード打刻による就業管理システムに切り替えた事例です。 1,200名の全職員にICカードを配布し、看護師については時間外労働管理システムとも連動した管理体制を構築しました。 打刻率の向上を目指して、各出入り口を使う職員数の事前調査をしている点も参考になるポイントです。 そのデータをもとに9台の打刻機を設置した結果、100%に近いICカード使用率を実現しました。 勤務時間に対する意識が変わったことで、「医師の早すぎる出勤」も抑制されています。 参考:厚生労働省「事例集」 ●事例3.事前周知とデータ公開で、90%以上の打刻率を実現 打刻機を活用した就業管理システムを導入し、紙ベースでの管理から脱却した事例です。 さまざまな会議で「病院・医師の双方に利益があること」を事前に周知した結果、システム導入後の打刻率は90%に達しました。 診療科別や職種別の打刻データを公開する取り組みも、打刻率の向上につながっています。 また、医師個人がシフト表を提出するルールにしたことで、ひとり一人が「週あたりの労働時間」を意識するようになり、勤怠管理への当事者意識が高まりました。 参考:厚生労働省「いきいき働く医療機関サポートWeb(いきサポ)」 勤怠管理をスムーズに適正化したい医療機関には、弊社の病院就業管理システム「みんなの就業ⅱ」がおすすめです。 本システムは、社会保険労務士法人 日本経営による監修のもと、病院ならではの勤怠管理に特化しています。 初めてのシステム導入でも扱いやすく、実務に役立つ豊富な機能が実装されているため、どのような勤務体系・規模・職種にも対応できます。 <みんなの就業ⅱの特徴> ・医師、看護師、薬剤師、技師から事務職まで、多様な職種に対応 ・日勤や夜勤のほか、宿日直、待機、退勤後の呼出による復帰もカンタン管理 ・医療秘書による代理入力や、タイムレコーダーとの連携が可能・自己研鑽時間や年次有給休暇も含め、多種多様な付与ルールに対応 ・その他、「医師の働き方改革」で求められる要件を最適化 ほかにも勤怠管理をサポートする機能が充実しており、医師や労働時間数の検索機能や、上限時間に近づいたときのアラート機能も備わっています。 各種システム連携によるカスタマイズもできるので、実用的なシステムをお求めの方はぜひご検討ください。 病院就業管理システム「みんなの就業ⅱ」 製品概要 ■就業管理システムで業務効率化も目指そう 医師の働き方改革により、病院にはより正確で客観的な勤怠管理が求められるようになりました。 特に多様な職種・勤務形態が混在する医療機関は、管理体制の根本から見直す必要があります。 その有効な手段のひとつが、「みんなの就業ⅱ」をはじめとした就業管理システムの導入です。 将来的には、全医師がA水準に収まるように勤怠管理をする必要があるため、業務効率化を目指すためにもシステムの導入を検討しましょう。

![]() 03-5781-0812
03-5781-0812
平日9:00~12:00/13:00~17:30
(年末年始・祝日を除く)